 Künstliche Gelenke
Künstliche Gelenke Künstliche Gelenke
Die Verschleißerkrankung des Kniegelenks, auch Gonarthrose genannt, geht mit einer zunehmenden Knorpeldegeneration einher. Die Zerstörung des Gelenkknorpels kann an einer, aber auch an mehreren Stellen im Gelenk beginnen. Leider bleibt die Erkrankung lange unbemerkt und wird erst symptomatisch, wenn schon große Anteile der Knorpeloberfläche ausgedünnt oder verschlissen sind.
Die Arthrose im Kniegelenk tritt in den meisten Fällen ohne äußerlich ersichtlichen Grund auf (sog. primäre Gonarthrose). Eine genetische Komponente kann mitbestimmend sein. Gibt es in der Vorgeschichte Unfälle mit Beteiligung des Kniegelenks, kann dies in manchen Fällen als Ursache des Gelenkverschleiß angesehen werden (sog. sekundäre Gonarthrose). Weitere Risikofaktoren sind starke O-Beine bzw. X-Beine, aber auch Übergewicht und Bewegungsmangel.
Das Beschwerdebild der Kniegelenksarthrose ist häufig wechselhaft. Phasen mit vergleichsweise wenig Beschwerden wechseln sich ab mit Phasen sehr starker Beschwerden. In fortgeschrittenen Fällen besteht ein nächtlicher Ruheschmerz, ein morgendlicher Anlaufschmerz und eine stark eingeschränkte Gehstrecke. Auch die Beweglichkeit des Gelenks wird zunehmend schlechter – häufig kann das Bein nicht mehr durchgestreckt und voll gebeugt werden.
Im Anfangs- und mittleren Stadium der Kniearthrose stehen konservative Maßnahmen im Vordergrund und können sehr häufig zu einer deutlichen Verbesserung der Lebensqualität beitragen. Auch im fortgeschrittenen Stadium sollten konservative Therapiemöglichkeiten immer ausgeschöpft werden. Hierzu zählen Physiotherapie mit Muskelkräftigung, Steigerung der Beweglichkeit, dehnenden und deblockierenden Maßnahmen, die häufig auch die angrenzenden Gelenke sowie die Wirbelsäule mit einschließen. Auch die physikalische Therapie, bspw. mit Wärme- oder Kälteanwendungen ist ein wichtiger Baustein in der Behandlung. Zusätzlich können Kniebandagen, aber auch entlastende Orthesen (Schienen, die die Beinachse Richtung O-Bein bzw. X-Bein verändern) sowie Einlagen mit Fußaußenrand- bzw. Fußinnenranderhöhung zur Beschwerdebesserung beitragen. Auch die Akupunktur hat einen nachgewiesen hohen Stellenwert in der Behandlung der Kniearthrose. Bedarfsweise sind Schmerzmittel, in der Regel aus der Gruppe der nicht-steroidalen Antirheumatike (NSAR) und Coxibe, sehr hilfreich. Diese sind aufgrund der Nebenwirkungen, insbesondere auf Magen und Niere, keine Dauerlösung und sollten nur individuell nach Abklärung des Risikoprofils, eingesetzt werden. Nahrungsergänzungsmittel, die Knorpelbausteine enthalten (Glucosaminsulfat, Chondroitinsulfat), können ergänzend eingenommen werden.
Infiltrationen ins Kniegelenk komplettieren die konservative Therapie. Hier stehen neben den bewährten Hyaluronsäure- und Corticoid- (Kortison-) präparaten auch Eigenblutanwendungen (sog. Plättchenreiches Plasma) oder Fettstammzellen zur Verfügung.
Erst nach Ausschöpfen der konservativen Therapiemaßnahmen kommen operative Versorgungen in Betracht. Entscheidend ist hierbei die Einschränkung Ihrer Lebensqualität. Diese ist maßgebend für die Entscheidung zum operativen Eingriff – ein „Muss“ gibt es hier nicht. Vor der Entscheidung zum künstlichen Gelenk sollte in jedem Fall eine Zweitmeinung eingeholt werden. Dieses Recht ist gesetzlich verankert.
Die Therapie der Kniearthrose hängt nicht nur vom Ausprägungsgrad der Arthrose ab, sondern auch von Ihren Lebensgewohnheiten und Ansprüchen.
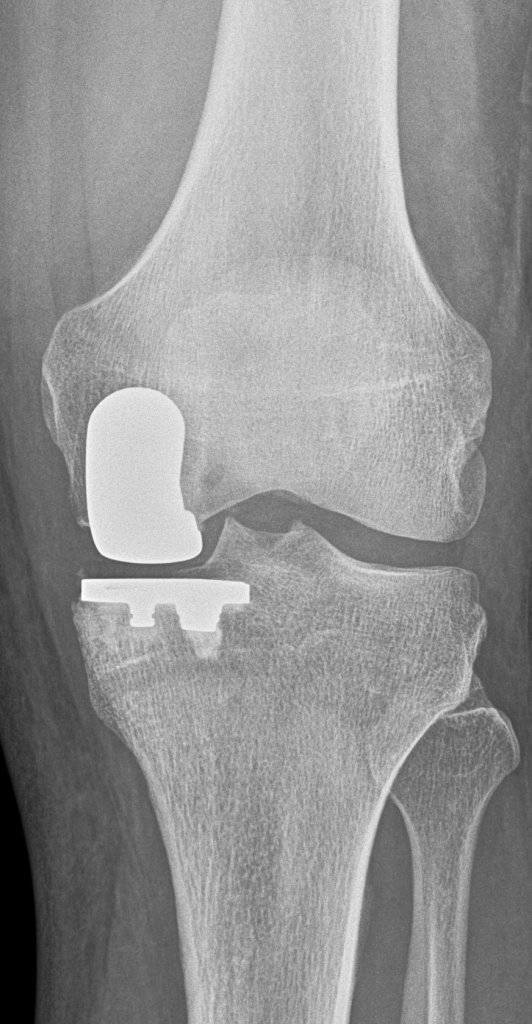
Mini-Endoprothese:
In Fällen von isolierten Knorpeldefekten, die biologisch mittels Knorpeltransplantation bzw. Mikrofrakturierung nicht mehr sinnvoll behandelt werden können, bietet sich eine neuere Therapieform, eine Art Mini-Endoprothese an. Diese wird individuell anhand Ihrer Anatomie auf Basis einer aktuellen Kernspintomographie (MRT) angefertigt. Die Mini-Endoprothese besteht aus dem gleichen Material wie eine Vollprothese am Kniegelenk, aus medizinischem Edelstahl (Legierung aus Cobalt, Chrom und Molybdän). Diese kann minimal-invasiv implantiert werden. Vorteile des Verfahrens sind der komplette Erhalt des gesunden Gelenkanteils und die minimal-invasiv mögliche Implantation eines individuell geformten Implantats. Nachteile des Verfahrens sind die begrenzten Erfahrungen und fehlenden Langzeitergebnisse. Ferner kommen nur wenige, isolierte Knorpeldefekte für diese Therapieform in Betracht.
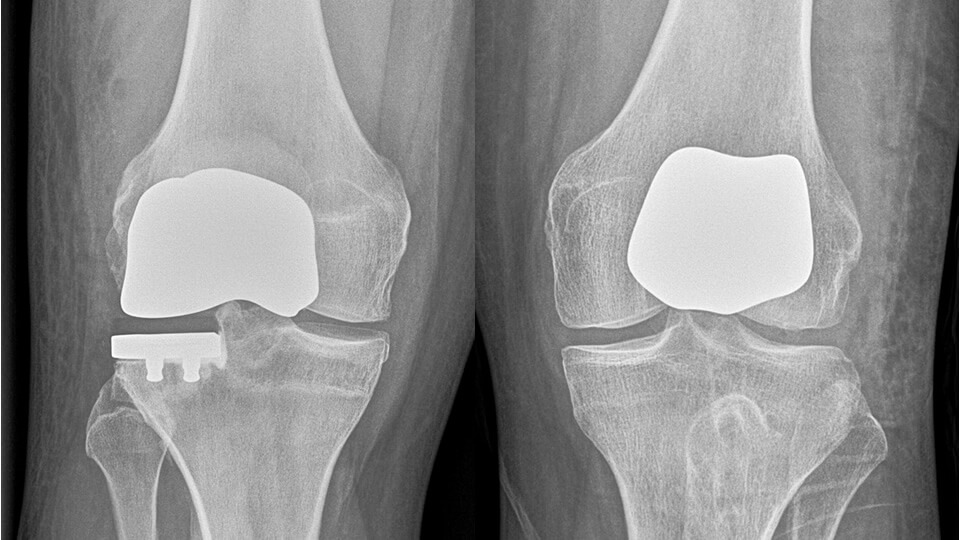
Unikondylärer Oberflächenersatz, sog. Schlittenprothese:
Betrifft die Arthrose lediglich den inneren oder äußeren Anteil des Kniegelenks, kann nach Ausschöpfen der konservativen Therapiemöglichkeiten, ein Teilgelenkersatz, sog. Schlitten, angedacht werden. Hier wird nur der erkrankte Gelenkanteil des Kniegelenks überkront. Der unikondyläre Oberflächenersatz besteht aus einem Oberschenkel- und Unterschenkelteil, die über einen Gleitkern (sog. Polyethylen, ein hochvernetzter Kunststoff) miteinander verbunden sind. Beide Komponenten werden mit Knochenzement mit dem Knochen verbunden und implantiert. Voraussetzung ist eine intakte Außenseite bzw. Innenseite des Kniegelenks mit maximal mittelgradigem Knorpelschaden hinter der Kniescheibe sowie eine gute Bandstabilität mit funktionierenden Kreuzbändern. Auch die Beinachse sollte nicht zu stark Richtung O-Bein bzw. X-Bein verändert sein. Vorteil des Verfahrens ist der Erhalt von gesunden Gelenkanteilen sowie eine in der Regel sehr gute Beweglichkeit des Kniegelenks nach der Operation. Da wir Ihnen die individuell bestmögliche Therapie anbieten wollen, sind wir bei der Verwendung von Totalendoprothesen (Knie-TEP) zurückhaltend und empfehlen, wenn möglich, so wenig wie möglich des Kniegelenks zu ersetzen.
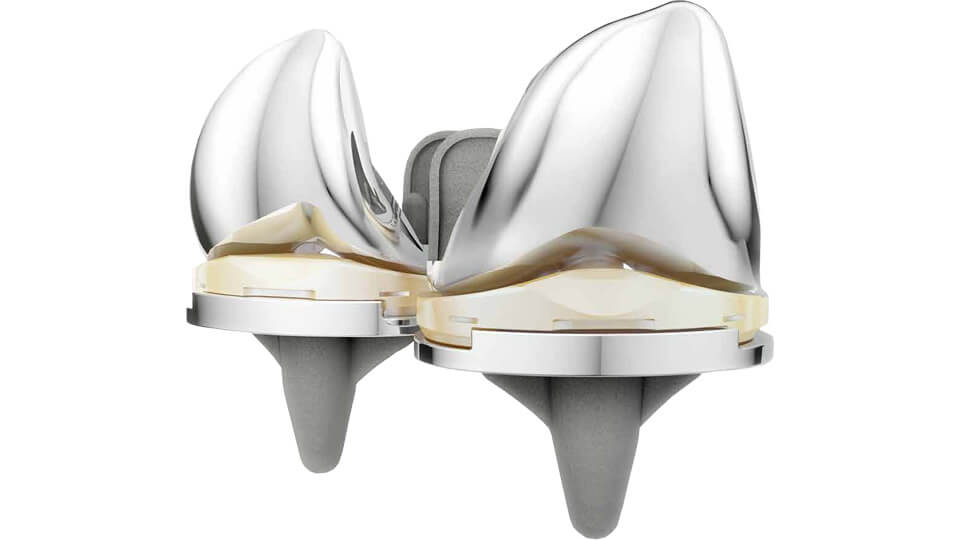
Gleitlagerersatz:
In Fällen, in denen die Arthrose lediglich den Bereich hinter der Kniescheibe betrifft, kann nach Ausschöpfen der konservativen Möglichkeiten die Implantation eines Gleitlagerersatz besprochen werden. Hier wird im Kniegelenk nur der Bereich hinter Kniescheibe auf der Oberschenkelrolle ersetzt. Auch diese Implantate bestehen aus medizinischem Edelstahl und werden mit Knochenzement im Knochen verankert. Vorteil ist auch hier der Erhalt von gesunden Gelenkanteilen. Nachteile sind die begrenzte Erfahrung und die fehlenden Langzeitergebnisse.
Bei bestehender und symptomatischer Arthrose auf der Knieinnen- bzw. Knieaußenseite und hinter der Kniescheibe kann ein unikondylärer Oberflächenersatz (sog. Schlitten) in Kombination mit einem Gleitlagerersatz erwogen werden (sog. bikompartimenteller Gelenkersatz). Dies ist jedoch nur bei sehr wenigen, ausgesuchten Fällen möglich und sinnvoll.
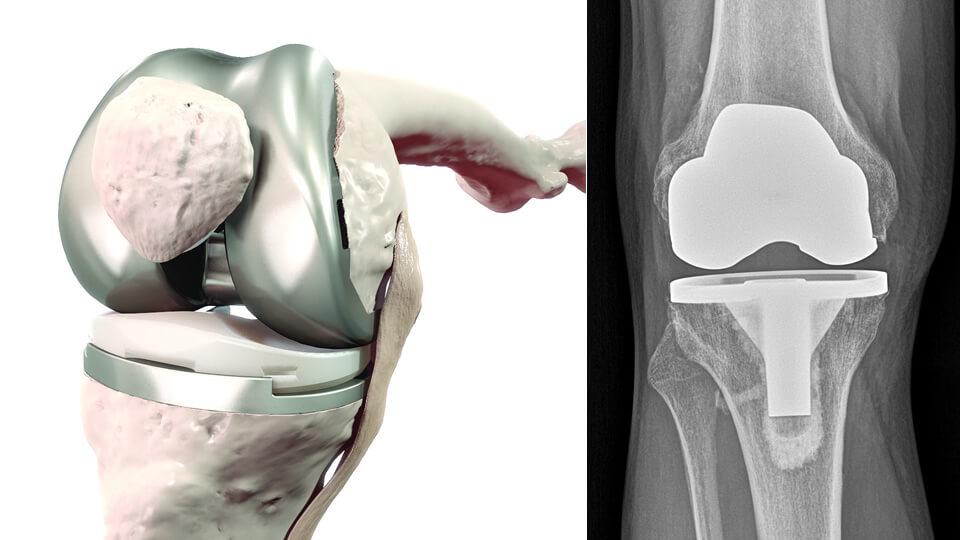
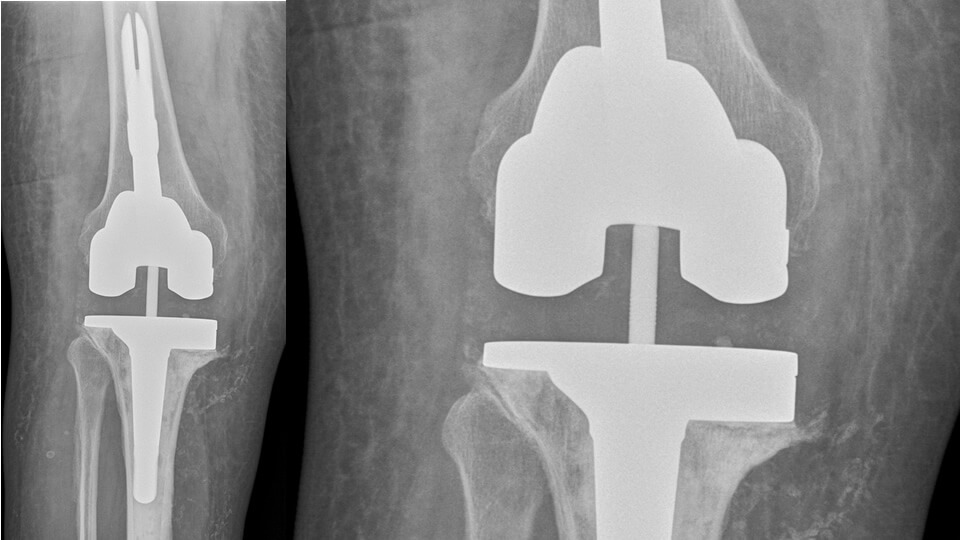
Knie-Totalendoprothese (TEP):
Bei Knorpelschäden, die das gesamte Kniegelenk betreffen, ist nach Ausschöpfen der konservativen Therapie bei entsprechender Einschränkung der Lebensqualität eine Knie-TEP (bikondylärer Oberflächenersatz, sog. Vollprothese) sinnvoll. Hier werden die gesamten Gelenkflächen mit Metall überkront. Auch hier kommt medizinischer Edelstahl zur Anwendung. Als Gleitpartner fungiert, wie bei der Schlittenprothese, ein hochvernetzter Kunststoff (sog. Inlay). Beide metallischen Teile der Endoprothese (Femur- und Tibiakomponente) werden i. d. R. zementiert eingebracht. Die Menisken und das vordere Kreuzband werden bei der Operation regelhaft entfernt, das hintere Kreuzband nur, wenn es nicht mehr genügend Stabilität bietet.
Bei extremen O- bzw. X-Beinen mit instabilen Seitenbändern muss ein achsgeführtes Implantat verwendet werden. Hierbei wird die Funktion des Innen- und Außenbandes durch eine metallische Verbindung zwischen Ober- und Unterschenkelteil der Endoprothese übernommen. Da auf das Kunstgelenk durch die fehlende Bandstabilität deutlich größere Kräfte einwirken, muss das Implantat mit metallischen Stielen in Ober- und Unterschenkel zusätzlich verankert werden.
Für Spezialfälle mit unnormal gekrümmten Beinen (z.B. ein nicht gerade zusammengewachsener Oberschenkelknochen nach Fraktur) steht ein hochmodernes Navigationssystem für die Implantation der Knieendoprothese zur Verfügung. Hierduch kann in diesen Fällen die Präzision verbessert und eine neutrale Beinachse sicher rekonstruiert werden.
Wechseloperationen, sog. Revisionen:
Auch für schmerzhafte künstliche Kniegelenke, z.B. mit starker Bewegungseinschränkung, Fehllauf der Kniescheibe oder Lockerung der Komponenten, steht ein ausgefeiltes Behandlungskonzept parat. Sind die Beschwerden trotz intensiver konservativer Maßnahmen zu groß, kann durch unser Team an Spezialisten eine Wechseloperation durchgeführt werden. Hier stehen moderne Implantate zur Verfügung, die jegliche knöcherne Defektsituation ausgleichen können.
PD Dr. Baier ist ein erfahrener Spezialist auf dem Gebiet der Knieendoprothetik und Wechselendoprothetik und hat diese Eingriffe über 1000 mal durchgeführt. Im Rahmen seiner Habilitation beschäftigte er sich mit der Verbesserung der Gelenkkinematik (des Bewegungsablaufs des Kniegelenks) bei Einsatz eines künstlichen Kniegelenks. PD Dr. Baier hat seine Ergebnisse hochrangig international publiziert und ist ein gefragter Referent und Instruktor für künstliche Kniegelenke (u.a. als Referent der AE (Arbeitsgemeinschaft Endoprothetik) sowie auf Fachkongressen, z.B. dem jährlich stattfindenen Dt. Kongress für Orthopädie und Unfallchirurgie in Berlin).
Verlauf TEP-Implantation:
Sollten Sie sich gemeinsam mit uns zum Einbau eines künstlichen Kniegelenks entschlossen haben, erwartet Sie folgender Ablauf:
Aufnahme im Krankenhaus morgens am Tag der Operation. Präoperativ erfolgt eine Visite durch Ihren Operateur. Ihr Operateur oder eine weitere Person aus dem Team wird Ihr Bein mit einem wasserfesten Stift markieren. Von der Stationsschwester bzw. dem Stationspfleger werden Sie anschließend für die Operation vorbereitet und in den Operationssaal gebracht. Dort wird Sie eine Krankenschwester bzw. ein Krankenpfleger aus der Narkoseabteilung in Empfang nehmen. Anschließend wird die mit Ihnen vereinbarte Narkose durchgeführt.
Die Operation selbst dauert ca. 1 Stunde. Noch im Operationssaal wird Ihr Bein verbunden und eine Röntgenkontrolle für die korrekte Platzierung des Kunstgelenks durchgeführt. Durch moderne Operationstechniken sind Redondrainagen nicht mehr erforderlich. Ebenso ist durch das direkte Einspritzen eines langwirksamen Schmerzmittels sowie moderne Narkoseverfahren eine hochdosierte Schmerzmitteleinnahme in den Tagen nach der Operation meist nicht mehr notwendig. Nach der Operation werden Sie für einige Stunden bzw. bis zum nächsten Tag im Aufwachraum überwacht. Nach Überprüfung der Vitalparameter und Blutwerte werden Sie auf die Normalstation verlegt. Dort werden Sie zügig mobilisiert und angeleitet, Ihre ersten Schritte unter Vollbelastung an Unterarmgehstützen zu absolvieren. Der stationäre Aufenthalt dauert in der Regel 5-7 Tage. Im Anschluss daran steht eine 3-wöchige Anschlussheilbehandlung (ambulant oder stationär) an. Nach der Rehabiliationsmaßnahme wird eine Kontrolle Ihres Kniegelenks und Befindens in unserer Praxis durchgeführt. Die ersten 6 Monate nach Einbau der Knieendoprothese wird i. d. R. kontinuierlich Physiotherapie durchgeführt.
Wie bei jedem operativen Eingriff, bestehen auch hier Risiken, die jedoch sehr gering sind. Neben allgemeinen Operationsrisiken wie oberflächlichen oder tiefen Infektionen, Thrombosen und Lungenembolien oder Verletzungen von Nerven und Gefäßen, bestehen folgende Eingriffs-spezifische Risiken: frühzeitige Implantatlockerung, Instabilität, Beinlängenunterschiede, Beinachsabweichungen sowie schmerzhafte Vernarbungen mit starker Bewegungseinschränkung (sog. Arthrofibrose). Durch unsere erfahrenen Operateure sowie schonenden Operations- und Narkoseverfahren können diese Risiken nicht vollständig ausgeschaltet, aber dennoch minimiert werden.
Da das Kniegelenk ein biomechanisch komplexes Gelenk ist, müssen Sie Geduld aufbringen, bis sich Ihr Körper an das Implantat gewöhnt hat. Anders als bei Patienten, bspw. mit einem künstlichen Hüftgelenk, dauert die Rehabilitationsphase, bis das Knie wieder schmerzfrei und gut beweglich ist, deutlich länger. Zeiträume von 3-6 Monaten, manchmal auch 12 Monaten, sind keine Seltenheit.
Als Teilnehmer am Endoprothetikzentrum der Maximalversorgung werden alle unsere Implantationen im Endoprothesenregister Deutschland erfasst und können dort exakt nachbeobachtet werden.
Nach Eingewöhnung an das Implantat können Sie auch sportlich wieder aktiv werden. Vorteilhaft sind dabei Sportarten mit gleichförmigen, geführten Bewegungen, bspw. Schwimmen, Fahrradfahren oder Nordic Walking. Bei guter Koordination und körperlicher Ausdauer kann auch Alpiner Skisport mit Einschränkungen erfolgen. Sportarten mit vielen Stop-and-go-Bewegungen wie Fußball, Tennis oder Squash sind mit künstlichen Kniegelenken nicht geeignet.
Mögliche weiterführende Informationen unter: www.aesculap-extra.net

Ihr Orthopäden-Team im MVZ
Unsere Gemeinschaftspraxis im Gewerbepark besteht aus 9 Fachärzten, Orthopäden und Unfallchirurgen: Dr. Gerhard Ascher, Dr. Holger Ertelt, Dr. Christoph Maluche, Dr. Thomas Katzhammer, Prof. Dr. Clemens Baier, Dr. Jochen Wolfsteiner, Ulrich Kreuels, Peter Hopp und Dr. Kornelia Ascher.



















 © 1999 - 2024 Orthopädie Regensburg MVZ
© 1999 - 2024 Orthopädie Regensburg MVZ

