
Erkrankungen, Verletzungen und Therapiemöglichkeiten
Die Arthrose am oberen Sprunggelenk tritt in den meisten Fällen als Spätfolge nach einem Unfall auf. Chronische Instabilitäten oder frühere Knochenbrüche mit Gelenkbeteiligung sind als Ursache auszumachen. An 2. Stelle steht eine rheumatische Erkrankung als Ursache der Arthrose. Ähnlich wie bei anderen großen Gelenken ist die Beschwerdesymptomatik oft wechselnd. Im Spätstadium der Erkrankung besteht sehr häufig ein nächtlicher Ruheschmerz, ein morgendlicher Anlaufschmerz und eine stark eingeschränkte Gehstrecke.
Konservative Behandlungsmethoden
Unser Therapiekonzept besteht auch hier zunächst in einer konservativen Behandlung: Physiotherapie, selbständiges Bewegungstraining, Bandagen/Orthesen, Einlagen sowie Schuhzurichtungen (Sohlenversteifung mit Abrollhilfe), überknöchelhohes Schuhwerk und Infiltrationen (Hyaluronsäure, Corticoide, Eigenblut) stehen zur Verfügung. Ergänzend kann in fortgeschrittenen Fällen eine orthopädische Maßschuhversorgung erfolgen.
Operative Behandlungsmethoden
Sollten sämtliche Maßnahmen ausgeschöpft sein, kommen als operative Verfahren im Anfangsstadium bzw. mittlerem Stadium eine Arthroskopie (Gelenkspiegelung), im Endstadium ein künstliches oberes Sprunggelenk oder eine Gelenkversteifung (Arthrodese) in Betracht.
Arthroskopie:
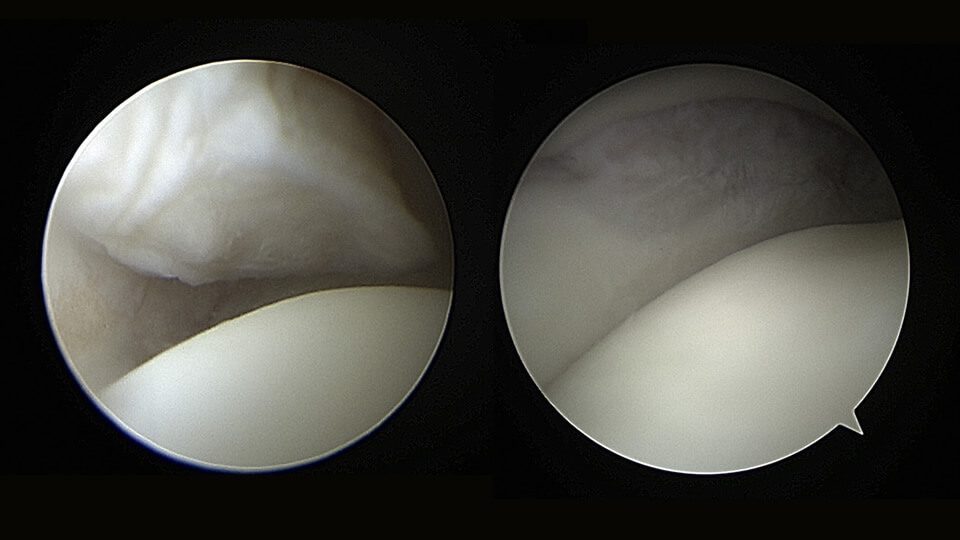
Arthroskopisch können störende Verknöcherungen, die die Beweglichkeit einschränken, oder freie Gelenkkörper entfernt werden. Abgeschliffene oder aufgeplatzte Knorpelanteile werden geglättet. Liegt der Knochen kleinflächig frei, kann durch Mikrofrakturierungstechniken (Anbohren der knöchernen Gelenkoberfläche) eine Knorpelneubildung (sog. Ersatzknorpel) angeregt werden.
Gelenkversteifung (Arthrodese):
Aufgrund der bisher begrenzten Standzeiten eines künstlichen oberen Sprunggelenks ist für jüngere Patienten die Versteifung vorteilhaft. Oft ist die Einschränkung der Mobilität nicht so stark wie angenommen. Das Abrollen des Fußes wird durch das angrenzende Fußwurzelgelenk teilweise übernommen. Die Versteifungsoperation erfolgt in der Regel mit Titanschrauben. Manche Fälle können arthroskopisch gestützt durchgeführt werden. Postoperativ sollte das Bein für etwa 6 Wochen entlastet und anschließend für weitere 6 Wochen teilbelastet werden. Während dieser Phase ist der Fuß und Unterschenkel in einem Walker (einer Art Gehgips, den man ablegen kann) ruhiggestellt. Durch begleitende Röntgenkontrollen wird der Fortschritt der Knochenheilung verfolgt. In der Regel folgt zum Belastungsaufbau im ersten Jahr der Operation die Mobilisierung im orthopädischen Maßschuh.
Künstliches oberes Sprunggelenk (OSG-TEP):
Bei älteren Patienten kann der Einbau eines künstlichen oberen Sprunggelenks in Betracht gezogen werden. Auch hier sollte immer vor der Entscheidung zur Operation eine zweite Meinung eingeholt werden. Ein künstliches oberes Sprunggelenk (OSG-TEP) besteht aus 3 Komponenten: Einer Metallgleitfläche, die die Unterkante des Schienbeinknochens überdeckt und meist mit einem kleinen Zapfen im Knochen verankert ist sowie einer weiteren Metallgleitfläche, die den hinteren Teil des Sprungbeinknochens überkront. Als Gleitkern steht ein sog. Inlay aus hochvernetztem Kunststoff zur Verfügung. Die Metallkomponenten sind an ihrer Rückseite mit einer knochenaktiven Substanz beschichtet und wachsen in den Knochen ein. Eine Zementverankerung ist meist nicht erforderlich.
Postoperative Nachbehandlung und Rehabilitation:
Postoperativ erfolgt die Mobilisierung für etwa 6 Wochen im Walker. Eine 3-wöchige Anschlussheilbehandlung schließt sich i. d. R. 8 Wochen nach der Operation an.
Knorpelverletzungen am oberen Sprunggelenk entstehen meist posttraumatisch. Durch das sehr häufige Umknicken, das sog. Supinationstrauma, kann es zu akuten Abscherverletzungen des Knorpels kommen. Häufigeres Umknicken bzw. chronische Instabilitäten können zu Durchblutungsstörungen des Knorpel-Knochen-Übergangs und zu sog. osteochondralen Läsionen führen. Akute Verletzungen mit abgescherten Knorpelanteilen sollten zeitnah arthroskopisch versorgt werden. Hierbei wird das Gelenk minimal-invasiv gespült und der verletzte Knorpel, sofern möglich, mit resorbierbaren Stiften refixiert.
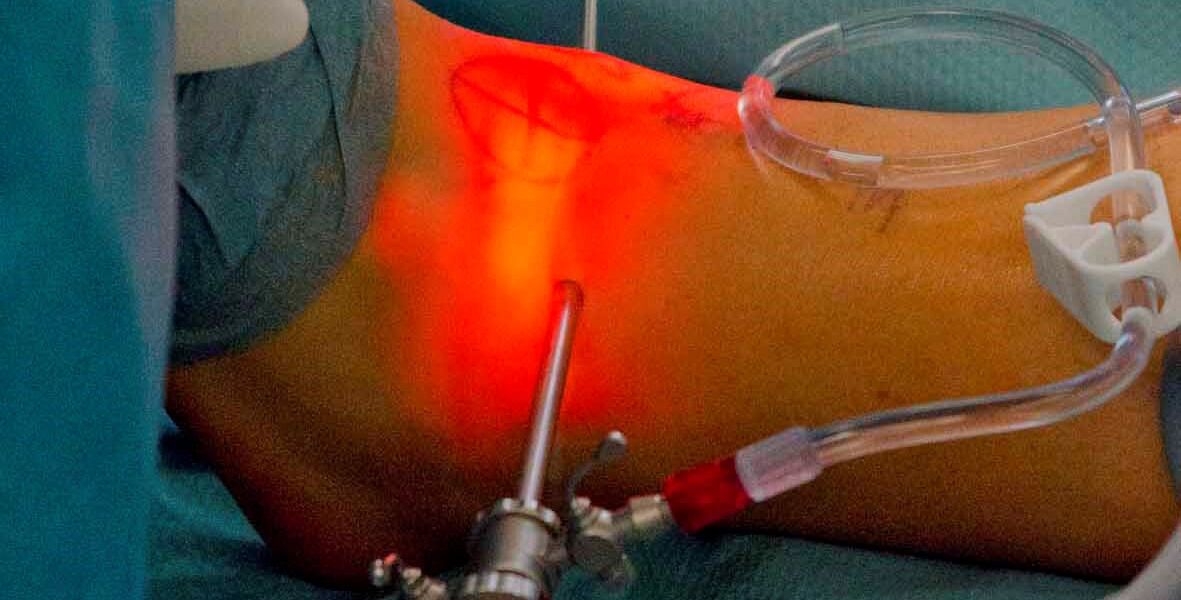
Arthroskopie (Gelenkspiegelung) des oberen Sprunggelenks
Chronische Verletzungen, wie o.g. osteochondrale Läsionen, können bei Beschwerdefreiheit unter Umständen beobachtet und regelmässig kontrolliert werden. Bei ständigen Schmerzen besteht die Möglichkeit einer knorpelregenerativen, operativen Therapie durch das sog. AMIC-Verfahren (Autologe Matrix-induzierte Chondrozytogenese). Bei dieser von unserem Spezialisten Prof. Dr. Baier häufig angewendeten Methode wird der erkrankte Knorpel und Knochen über einen minimal-invasiven Muskelschonenden Zugang entfernt. Der Defekt wird mit körpereigenem Knochenmark, welches aus dem unteren Schienbeinknochen über den gleichen Zugang gewonnen wird, aufgefüllt. Darauf wird passgenau eine resorbierbare Membran aus biologischem Kollagen fixiert. Diese Membran bildet ein optimales Milieu für die Entstehung und Bildung neuen Knorpels.
Postoperativ muss das operierte Bein für 6 Wochen teilbelastet werden. Ein spezielles, auf Sie abgestimmtes Physiotherapieprogramm, wird für etwa 3 Monate durchgeführt.
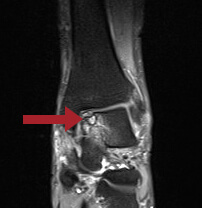
Kernspintomographisches Bild einer osteochondralen Schädigung der inneren Sprungbeinwange (Pfeil).
Ein Riss der Achillessehne ist eine häufige Sportverletzung. Üblicherweise tritt dies im Alter zwischen 30 und 50 Jahren auf. Ein Riss der Sehne wird i.d.R. mittels Untersuchung und Ultraschall diagnostiziert. Wenn sich die gerissenen Sehnenenden in der Ultraschalluntersuchung annähern lassen, kann die Verletzung konservativ behandelt werden. Wenn die Sehnenenden nicht angenähert werden können, wird die operative Versorgung empfohlen. Bei frischen Sehnenrissen kann die Operation häufig minimal-invasiv über einen kleinen 2-3cm langen Schnitt durchgeführt werden. Bei älteren Verletzungen bzw. ungewöhnlichen Rupturlokalisationen, muss der Eingriff „offen“ durch einen etwas längeren Hautschnitt, erfolgen. Wenn immer möglich, wird der Eingriff durch unsere Fuß-/Sprunggelenksspezialisten minimal-invasiv durchgeführt.
Postoperativ erfolgt die Mobilisierung über 6-8 Wochen mit einem Walker (sog. Gehgips). Die Belastung wird je nach Verletzungsausmaß vom Operateur festgelegt.
Eine häufige Erkrankung der Achillessehne ist die chronische Verdickung und Entzündung der Sehne, typischerweise im mittleren Drittel. Durch Verkürzung der Wadenmuskulatur, Überbeanspruchung und Verschleiß persistiert, häufig in der mittleren Lebensdekade, eine schmerzhafte Schwellung. Diese beeinträchtigt oft nicht nur die sportliche Leistungsfähigkeit, sondern auch die Mobilität im Alltag.
Durch ein frühzeitig umgesetztes, konsequentes Therapiekonzept mit exzentrischen Dehnungsübungen, Physiotherapie und Infiltrationen mit plättchenreichem Plasma, die sog. Eigenbluttherapie, kann die lokale Regeneration angeregt werden und die Entzündung heilt aus. In ausgeprägten Fällen empfehlen wir z.T. auch zusätzlich eine Ruhigstellung im Walkerstiefel für einige Wochen.
Bei therapieresistenten Beschwerden kann im Einzelfall auch eine kleine Operation Abhilfe schaffen. Hier wird die Sehnenhülle (=Peritendineum) gespalten und zusätzlich das degenerativ veränderte Gewebe aus der Achillessehne entfernt. Die Nachbehandlung im Walkerstiefel, für einige Wochen erfolgt je nach Ausmaß unter Teil- oder Vollbelastung.
Ein häufig auftretender quälender Fersenschmerz, meist am unteren, inneren Fersenrand, wird durch eine Entzündung der Fußsohlensehne, der sog. Plantarfaszie, hervorgerufen. Im Volksmund wird die Erkrankung auch „Fersensporn“ genannt. Ein im Röntgen sichtbarer Knochensporn ist häufig nur ein begleitender Zufallsbefund und nicht ursächlich für die Beschwerden.
Die Erkrankung kann gut konservativ behandelt werden, zeichnet sich aber durch einen langen Krankheitsverlauf von 6-12 Monaten aus. Zur erfolgreichen Therapie haben wir ein sinnvolles Stufenkonzept entwickelt:
Basis ist ein 2x tägliches, kurzes Dehnprogramm mit (exzentrischer) Wadenmuskeldehnung und Fußsohlendehnung. Durch die häufig verkürzte Wadenmuskulatur kommt es zu einer Fehlstellung des Fersenbeins, was die Spannung der Fußsohlensehne erhöht und diese anfällig für Entzündungen macht. Begleitend erfolgt eine Einlagenversorgung mit Stütze des inneren Längsgewölbes des Fuß und langgezogener Weichbettung des schmerzhaften Areals an der Ferse.
Ergänzend können physiotherapeutische Maßnahmen, bspw. Spiraldynamik, oder eine Injektion durchgeführt werden. Bei fortbestehenden Beschwerden kann eine Reizbestrahlung oder die Stoßwellentherapie die Schmerzen lindern. Die gesetzlichen Krankenkassen übernehmen unter bestimmten Voraussetzungen seit 1.1.2019 einen Teil der Behandlungskosten. Sollte die Therapie dennoch nicht anschlagen, kann eine kleine Operation Abhilfe schaffen.
Bis auf die Reizbestrahlung (durch die Nuklearmedizin) werden sämtliche Behandlungsmethoden in unserer Praxis angeboten.
Die Peronealsehnen verlaufen hinter dem Außenknöchel zur Fußwurzel. Verletzungen mit Sehneneinrissen entstehen häufig als „Begleitschaden“ nach typischen Umknicktraumen des Sprunggelenks. Weitere Ursachen können ausgeprägte Rückfußfehlstellungen mit chronischer Überlastung, aber auch rheumatologische und neurologische Grunderkrankungen sein.
Akute Sehnenverletzungen werden fast immer konservativ behandelt. Hier erfolgt eine Entlastung des Fußes, bspw. in einem Spezialschuh bzw. einer Orthese für einige Wochen. Unterstützend kann ein Pronationskeil die Sehnen entlasten. Physiotherapie, Injektionen (bspw. plättchenreiches Plasma, sog. Eigenblut u./o. Hyaluronsäure) und Stoßwellen können die Sehnenheilung positiv beeinflussen. Sehr sinnvoll ist ein krankengymnastisch angeleitetes Koordinations- und Stabilisationstraining nach der akuten Behandlungsphase. Sollten die Beschwerden dennoch fortbestehen, kann bei nachgewiesener Sehnenverletzung eine operative Naht bzw. Stabilisierung der Sehnen erforderlich sein (s. Abb.).
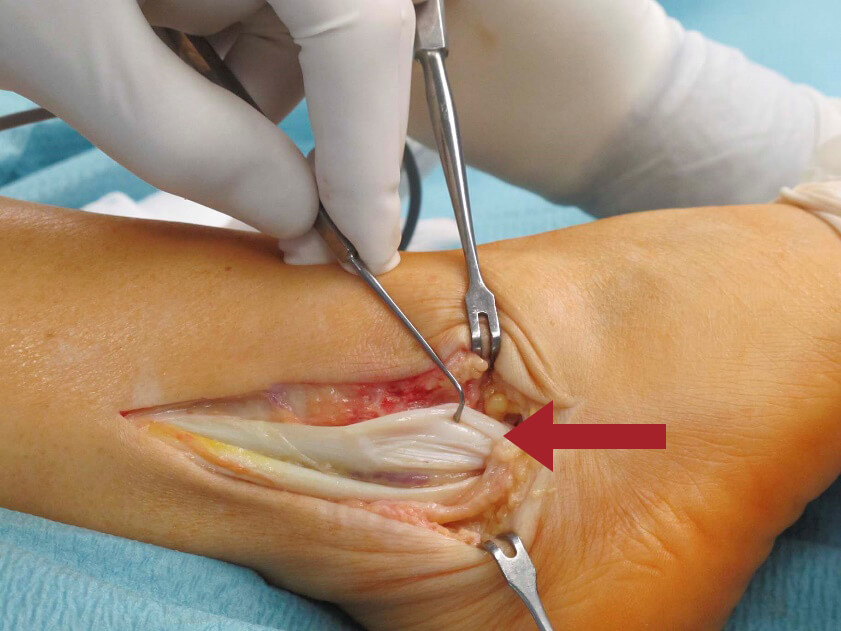
Eingerissene Peronaeus-brevis-Sehne (Pfeil).
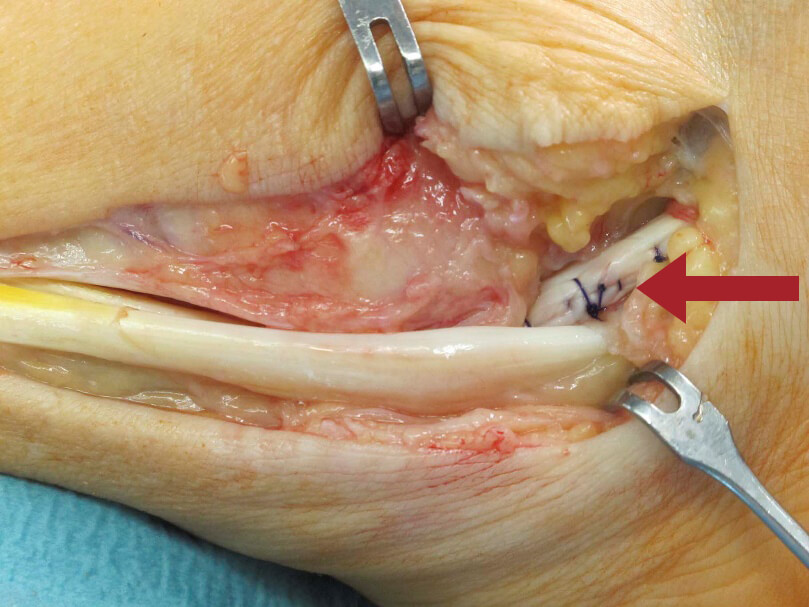
Genähte und reponierte Peronaeus-brevis-Sehne (Pfeil).
Diese Informationen sind allgemeiner Art. Sie wurden auf Basis aktueller wissenschaftlicher Erkenntnisse erstellt. Diese Informationen gelten nicht für jeden einzelnen Patienten und können nicht das persönliche Beratungsgespräch mit Ihrem Arzt ersetzen, in dem die für Sie persönlich geltenden speziellen Umstände und die damit verbundenen Risiken und Einschränkungen ausführlich erläutert werden.














