 Schulter
Schulter Schulter
Mechanik des Schultergelenks und die daraus resultierenden…
Bewegung der Schulter entsteht durch eine Kombination von Bewegung im Gelenk zwischen Oberarmkopf und Schulterpfanne und eine Verschiebung des Schulterblattes auf den Brustkorb.
Befindet sich der Arm unterhalb einer seitlichen Anhebung von 30 Grad, kommt die Bewegung fast ausschließlich aus dem Oberarmkopf/Schulterpfannengelenk. Oberhalb dieser Stellung addiert sich zur Bewegung im Oberarm/Schulterpfannengelenk die Bewegung des Schulterblattes auf dem Brustkorb etwa im Verhältnis 2:1. Hiermit verbunden sind Bewegungen im Gelenk zwischen Schulterblatt und Schlüsselbein als auch im Gelenk zwischen Schlüsselbein und Brustbein.
In der Gebrauchsstellung des Armes werden die Hände im Gesichtsfeld vor dem Körper gehalten. Da das Gewicht des Armes etwa 1/20 des Körpergewichts beträgt, kommt es in dieser Stellung zu erheblicher Krafteinwirkung auf den Oberarmkopf. Bei Anheben des Armes entsteht eine Kraftkomponente, die den Oberarmkopf höher treten lässt. Durch Anspannung der Rotatorenmanschette und der langen Bizepssehne wird nun eine Gegenkraft erzeugt, die verhindert, dass der Oberarmkopf gegen das knöcherne Schulterdach stößt. Die Aufgabe der Rotatorenmanschette und der langen Bizepssehne ist es also, den Oberarmkopf in der Schultergelenkspfanne zu zentrieren.
…mögliche Schädigungen
Störungen im oben beschriebenen relativ empfindlichen Mechanismus sind häufig. Sie kommen insbesondere bei Menschen vor, die viel mit erhobenen Armen tätig sind oder Überkopfsportarten ausüben und so die Muskelbalance im Schultergelenk überfordern.
Es kommt zu einer schmerzhaften Funktionsstörung der Muskeln der Rotatorenmanschette, die den Oberarmkopf nicht mehr ausreichend in der Pfanne stabilisieren können. Das Anschlagen des Oberarmkopfes am Unterrand des Schulterdachs wird im Englischen als „Impingement“ (Engpass-Syndrom) bezeichnet. Die gegen das Schulterdach gerichtete Kraft kann dabei fast die Hälfte des Körpergewichtes erreichen. Solange das Impingement auf einer Störung der Funktion ohne strukturelle Schäden beruht, spricht man von einem sog. funktionellen Impingement.
Im weiteren Verlauf der Erkrankung werden die Anteile der Rotatorenmanschette, insbesondere die Sehne des Supraspinatusmuskels und die lange Bizepssehne strukturell geschädigt. Die fortschreitende Schädigung äußert sich zunächst in einer entzündlichen Schwellung (Tendinose). Später kann es zu bleibenden Sehneneinrissen, alternativ auch zu Kalkeinlagerungen in das Sehnengewebe kommen. Da im Gleitraum unter dem Schulterdach (sog. Subacromialraum) kaum Reservevolumen zur Verfügung steht, treten dann Gewebsquetschungen und schmerzhafte Klemmphänomene auf. Oft ist der Schulterpatient nur mit Ausweichbewegungen in der Lage, den Arm anzuheben, indem er z.B. einen Kalkherd durch Drehung des Oberarmkopfes am knöchernen Schulterdach vorbei führt.
In diesem Stadium reagiert das Gewebe an der Unterseite des Schulterdachs auf die vermehrte Druckbelastung mit knöchernen Veränderungen im Sinne einer Abstützreaktion. Es entstehen knöchernen Ausziehungen an der vorderen und seitlichen Kante der Schulterhöhe oder im Bereich des degenerativ veränderten Schultereckgelenks. Solche scharfkantigen Sporne können weiter zur Schädigung der Rotatorenmanschette beitragen.
Liegen bereits derartige dauerhafte Veränderungen vor, spricht man von einem strukturellen Impingement. Aufgrund der ausgedünnten Sehnenqualität reichen dann oft Bagatellverletzungen, wie schnelles, reflexartiges Heben des Armes aus, um komplette Sehnenabrisse herbeizuführen. In der Folge wird der Oberarmkopf noch schlechter in der Schulterpfanne zentriert, verliert seine „Weichteildeckung“ und verschiebt sich nach oben. Im Röntgenbild imponiert der sog. Oberarmkopfhochstand. Es droht eine vorzeitige Verschleißerkrankung (Arthrose) und dauerhafte Funktionseinschränkung des Schultergelenks.
…und deren Behandlung
Es muss nun sinnvollerweise eine gezielte Diagnostik mit klinischer Untersuchung durch einen erfahrenen Spezialisten und ergänzende bildgebende Verfahren (Ultraschall, Röntgen, Kernspintomtografie) vorausgehen, um festzustellen, in welchem Stadium der Erkrankung sich der Patient befindet. Erst dann kann der Behandlungsplan und die Prognose mit dem Patienten besprochen und zielgerichtet eine ursächliche Therapie eingeleitet werden.
Bei funktionellem Ursprung der Beschwerden reichen meist entzündungshemmende Medikamente und ein gezieltes krankengymnastisches Training zur Wiederherstellung des muskulären Gleichgewichts aus, um rasch die Schmerzen zu beseitigen und die Funktionsfähigkeit im Schultergelenk wiederherzustellen.
Bei oberflächlichen Teilrissen der Rotatorenmanschette werden die guten regenerativen Effekte von Injektionen mit körpereigenem, plättchenreichem Plasma evtl. in Kombination mit Hyaluronsäure oder Kollagen (ACP, ACP Tendo oder regencell) genutzt, um die Selbstheilungskräfte optimal zu unterstützen. Der Heilungsverlauf mit angestrebter Gewebsneubildung und Umformung in wieder belastbares Sehnengewebe lässt sich mit hochauflösendem Ultraschall engmaschig kontrollieren. Unsere große konservative Erfahrung mit zunehmendem Einsatz unterstützender Medikamente zur natürlichen Gewebsregeneration hilft bei oberflächlichen Sehnenschäden operative Maßnahmen zu vermeiden.
Sind jedoch bereits höhergradige strukturelle Störungen der Sehnen eingetreten, muss dem Patienten nach erfolglosem konservativen Therapieversuch ein minimal-invasiver Eingriff (Arthroskopie) zur dauerhaften Beseitigung der Beschwerden empfohlen werden. Neben einer Rekonstruktion oder Verstärkungsnaht der gerissenen Sehnenanteile muss hierbei der Erweiterung des subacromialen Raumes besondere Sorgfalt gewidmet werden, um dauerhaft beschwerdefreie Verhältnisse zu schaffen.
Operative Versorgung von Rissen der Rotatorenmanschette
Altersgrenze verschoben
Früher galt eine Rekonstruktion der gerissenen Sehnenanteile der Rotatorenmanschette bei älteren Patienten als wenig erfolgversprechend. Der Grund hierfür lag im schlechten Halt der verwendeten Knochennähte bei oft schon osteoporotisch verändertem Oberarm-Knochen. Moderne Fixations- Verfahren gewährleisten heute durch Verwendung spezieller Knochen-Anker eine dauerhaft feste Verankerung der abgerissenen Sehnenanteile auch in bereits altersbedingt erweichtem Knochen.
Operationsmethoden
Heute lassen sich derartige Veränderungen in der Hand eines erfahrenen Operateurs durchwegs über die besonders schonende Gelenkspiegelung (Arthroskopie) beheben. Große Wundflächen und ein längerer stationärer Aufenthalt werden somit vermieden. Dennoch sind auch diesem sehr schonenden Verfahren durch die Ausprägung der Rissgröße und den bereits eingetretenen fettigen Umbau der Erfolgsmuskulatur natürliche Grenzen gesetzt.
Insbesondere bei bereits eingetretenem fortgeschrittenen Knorpelverschleiß (Arthrose) bleibt manchmal nur der Rat zum künstlichen Gelenkersatz. Mit speziellen Prothesentypen lassen sich so auch ohne funktionierende Rotatorenmanschette dauerhaft stabile und schmerzfreie Verhältnisse bei recht guter Restfunktion erzielen.
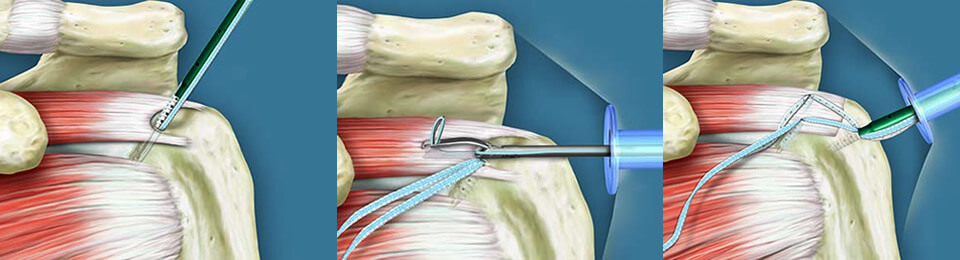
Sehnennaht/-refixation
Konservative Therapie
Lässt sich die ursprüngliche Schulterfunktion durch Naht der Rotatorenmanschette nicht wieder herstellen, so sind zumindest die begleitenden Schmerzen durch gezielte entzündungshemmende Spritzen oder eine vorübergehende Schmerzmittel-Einnahme positiv zu beeinflussen. Unterstützend kann durch gezielte krankengymnastische Maßnahmen die Restfunktion verbessert und die Gelenkbeweglichkeit weitgehend erhalten werden.
Behandlungsmöglichkeiten bei Schulterinstabilität
Autor: Dr. Thomas Katzhammer
Eine Verrenkung des Schultergelenks (Auskugeln/ Luxation) ist für den Patienten meist ein traumatisierendes und sehr schmerzhaftes Ereignis. Oft ist das Einrenken nur unter Kurznarkose in der Klinik möglich. Dort kann auch eine erste röntgenologische Abklärung der knöchernen Verhältnisse erfolgen. In den meisten Fällen schließt sich eine kernspintomographische Untersuchung an, um die Ausdehnung der Schädigung von Gelenklippe und -kapsel sowie Begleitverletzungen der Rotatorenmanschette beurteilen zu können.
Oft ist nach einer Erst-Luxation ein konservativer Behandlungsversuch mit vorübergehender, konsequenter Ruhigstellung in einem Schlingenverband und anschließender krankengymnastischer Kräftigung der schultergelenkstabilisierenden Muskulatur gerechtfertigt. Lässt sich bei der obligaten funktionellen Untersuchung durch den erfahrenen Orthopäden jedoch eine fortbestehende Instabilität nachweisen, so schließt sich eine stadiengerechte operative Therapieempfehlung an.
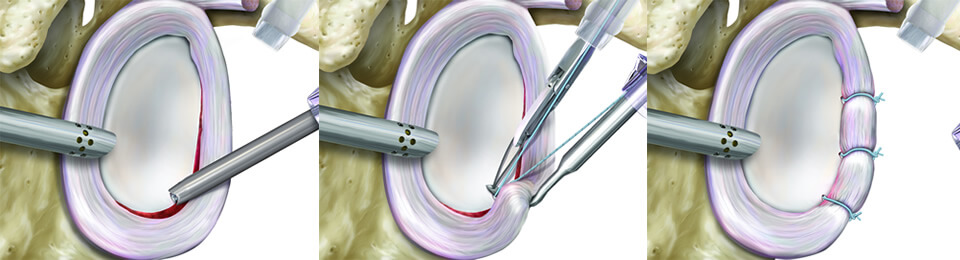
Labrumrefixation
Liegt keine größere knöcherne Verletzung der Gelenkpfanne oder des Oberarmkopfes vor, so kann dem Patienten zur schonenden Refixation der abgerissenen Gelenklippe am Pfannenrand im Rahmen eines minimal-invasiven Schlüssellocheingriffs geraten werden. Hierbei finden kleine selbstauflösende Anker-Systeme Anwendung, die eine sehr stabile und dauerhafte Fixierung der abgelösten Gelenklippe am Pfannenrand gewährleisten. Kleinere knöcherne Defekte des oberen hinteren Oberarmkopfes können in gleicher Sitzung mit ortsständig fixiertem Sehnenmaterial aufgefüllt werden. Hierdurch wird einem erneuten Einhaken des Oberarmkopfes am vorderen Pfannenrand bei endgradigen Bewegungen und damit erneuten Luxationen effektiv vorgebeugt. Nur bei wiederkehrenden Verrenkungen oder größeren Defekten der Gelenkpfanne ist eine zusätzliche knöcherne Stabilisierung des Pfannenrandes durch Versetzung der Spitze des Rabenschnabel-Fortsatzes oder die Verwendung eines Beckenkammspans erforderlich.
Durch umfassende Diagnostik und stadiengerechte Behandlung werden so auf schonende Weise dauerhaft belastbare und stabile Gelenkverhältnisse geschaffen und einer vorzeitigen Arthrose-Entwicklung effektiv vorgebeugt.
Minimalinvasive Stabilisierung des Schultereck-Gelenks
Neben Rissen der Rotatorenmanschette und Schultergelenks-Instabilitäten lassen sich nun auch Verrenkungen des Schultereckgelenks (Schultereckgelenksprengung) gewebeschonend minimalinvasiv über die sog. Schlüsselloch-Technik (Arthroskopie) stabil versorgen.
Als Implantat findet hierbei eine flaschenzugartige Materialkombination (TightRope Fa. Arthrex, s. Grafik) Anwendung, die arthroskopisch eingebracht werden kann. Der Vorteil gegenüber herkömmlichen unfallchirurgischen Verfahren mit Drähten, Schrauben oder Platten besteht darin, dass typische Komplikationen wie Materialbruch, Materialwanderung und eine zusätzliche Schädigung des Gelenkes durch den offenen Eingriff sicher vermieden werden können. Ebenso kann dem Patienten ein Zweiteingriff zur Metallentfernung erspart werden. Sogar ältere Verrenkungen mit chronischer Instabilität des Schultereckgelenks lassen sich mit dieser Methode versorgen. Neben dem Implantat muss hierbei jedoch ein körpereigenes Sehnentransplantat mit eingezogen werden, um eine sichere Ausheilung zu gewährleisten.
Mit diesem Verfahren lassen sich nach entsprechender Einheilphase von wenigen Wochen die ursprünglichen Gelenkverhältnisse wiederherstellen. Auch die Ausübung von Überkopf- und Wurf-Sportarten wird so wieder möglich. Aktuelle Studien weisen darauf hin, dass durch dieses Verfahren der Ausbildung einer vorzeitigen Knorpelverschleiß-Erkrankung (Arthrose) im Schultereckgelenk effektiv vorgebeugt werden kann.
Die Kalkschulter – Was steckt dahinter?
Eine Entzündung des Schultergelenks, ausgelöst durch eine Verkalkung der Rotatorenmanschetten-Sehne (Tendinosis calcarea), ist meist ein hochakutes Krankheitsbild mit ausgeprägten Schmerzen und erheblicher Bewegungseinschränkung. Da es sich um ein entzündliches Krankheitsbild handelt, fehlt meist ein konkret auslösendes Ereignis wie Sturz oder körperliche Überlastung. Typischerweise treten die Reizungen „aus heiterem Himmel“ episodenhaft auf und halten mehrere Tage an, um anschließend wieder spontan abzuklingen. Die Ursache jedoch bleibt meist bestehen. Neuere Untersuchungen deuten auf eine Minderdurchblutung und Drucksteigerung innerhalb des betroffenen Gewebes mit daraus resultierender Umwandlung der Sehnenzellen in verkalkendes Knorpelgewebe hin.
Gute Selbstheilungschance
Diese Phase 1 der Erkrankung läuft meist ohne nennenswerte Beschwerden ab. Erst wenn sich in Phase 2 mehr und mehr Kalksalze in die Knorpelzellen einlagern, können erste Schmerzen bei Überkopf-Bewegungen und ein Druckgefühl in Ruhe auftreten. Das Einwandern von körpereigenen Fresszellen mit dem Ziel, die störenden Kristalle zu beseitigen, führt später in Phase 3 durch Beteiligung des Schleimbeutels zu einer oft dramatischen Zunahme der Beschwerden. Kann sich der Körper auf diese Weise von dem Kalk befreien, besteht in Phase 4 die Aussicht auf Rückumwandlung der Knorpelzellen in intaktes Sehnengewebe durch vermehrte Kollagenbildung. Prinzipiell besteht bei diesem Krankheitsbild also eine gute Selbstheilungstendenz.
Leider kann der Prozess aber unbestimmt lange in jeder der 4 Phasen verharren, was für den Patienten insbesondere in den mittleren Abschnitten des Krankheitsverlaufs mit erheblichen Beschwerden und nicht tolerierbarer Einschränkung der Lebensqualität verbunden ist. Jegliche Behandlung verfolgt also stets das Ziel, den Körper in seiner Spontanheilung zu unterstützen, den Krankheitsverlauf abzukürzen und Folgeschäden wie Bewegungseinschränkungen zu vermeiden. In manchen Fällen reicht eine vorübergehende entzündungshemmende Medikation aus, um die Beschwerden zu beherrschen. Unterstützend kommt zur Anregung der Stoffwechselprozesse und Erhaltung der Gelenkbeweglichkeit eine moderate krankengymnastische Bewegungstherapie zur Anwendung.
Lässt sich hierdurch keine ausreichende Beschwerdelinderung und Auflösung des Kalk- Depots erzielen, muss dem Patienten zur operativen Kalk-Entfernung oder Stoßwellentherapie geraten werden.
Das aus der Nierenheilkunde stammende Prinzip der Zertrümmerung von kristallinen Ablagerungen mit akustischen Impulswellen bewirkt an der Schulter nach 3–maliger Anwendung in wöchentlichem Abstand in ca. 60 Prozent der Behandlungen eine Beseitigung der schmerzauslösenden Ursache. Im Rahmen der Nachkontrolle nach 8 Wochen zeigt sich das Kalk-Depot meist stark verkleinert oder bereits ganz aufgelöst. Leider werden die Kosten für dieses schonende Verfahren von den meisten gesetzlichen Krankenkassen bislang nicht getragen.
Die Stoßwelle hilft oft
Erkannt werden verkalkte Sehnenanteile meist bereits zuverlässig durch die Ultraschall-Untersuchung (Sonografie). Um Größe, Dichte und exakte Lage des Kalk-Depots einschätzen zu können, ist gelegentlich zusätzlich eine Röntgen-Aufnahme erforderlich. Hiervon leitet sich die weitere Therapieempfehlung ab. Während kleine, wenig dichte Verkalkungen oft spontan abheilen (Selbstheilungsquote 95 Prozent), empfiehlt sich bei einem mittelgroßen Kalk-Depot eine Anregung mittels Stoßwellen-Therapie. Erst ab einer Größe von ca. 1 Zentimeter, fehlendem Ansprechen auf andere Verfahren oder unerträglichen Beschwerden wird zur Entfernung mittels Schultergelenk-Spiegelung (Arthroskopie) geraten.
Gelenkspiegelung als Alternative
Bei diesem schonenden ambulanten Eingriff wird über kleine „Schlüsselloch-Zugänge“ die geschädigte Sehnenregion aufgesucht, oberflächlich eröffnet, die Verkalkung abgetragen und der meist narbig veränderte Schleimbeutel mit entfernt. Nach 3–wöchiger Heilungs- und Mobilisationsphase besteht meist dauerhaft Beschwerdefreiheit. Versuche, das Kalk-Depot durch ultraschallgestützte Punktionen (Stichelung) mit feinen Nadeln anzuregen und auszuspülen, wurden wegen der damit verbundenen Schmerzen und der häufig verbleibenden Verkalkungsreste inzwischen weitgehend verlassen.
Günstige Prognose
Die Prognose ist bei rechtzeitiger Aufdeckung des Krankheitsbildes und stadiengerechter Behandlung als sehr günstig einzuschätzen. Begleitende strukturelle Störungen (Sehnenrisse) sind eine echte Rarität. Ebenso ist die Gefahr des erneuten Auftretens einer Verkalkung auf derselben Seite (Rezidiv-Rate unter 5 Prozent) sehr gering. Eine Verbindung zu vermehrten Kalkeinlagerungen der Blutgefäße und damit verbundener Hirnleistungsschwäche besteht ausdrücklich nicht!
Lesen Sie dazu den Aufklärungsbogen

Ihr Orthopäden-Team im MVZ
Unsere Gemeinschaftspraxis im Gewerbepark besteht aus 9 Fachärzten, Orthopäden und Unfallchirurgen: Dr. Gerhard Ascher, Dr. Holger Ertelt, Dr. Christoph Maluche, Dr. Thomas Katzhammer, Prof. Dr. Clemens Baier, Dr. Jochen Wolfsteiner, Ulrich Kreuels, Peter Hopp und Dr. Kornelia Ascher.



















 © 1999 - 2024 Orthopädie Regensburg MVZ
© 1999 - 2024 Orthopädie Regensburg MVZ

